Fő kritérium artériás hipertónia (vagy artériás hipertónia) mint a betegségek egész csoportja - stabil, azaz különböző napokon végzett ismételt mérésekkel kimutatható, a vérnyomás (BP) emelkedése. Az a kérdés, hogy milyen vérnyomást tekintünk emelkedettnek, nem olyan egyszerű, mint amilyennek látszik. Az a tény, hogy a gyakorlatilag egészséges emberek körében a vérnyomásértékek tartománya meglehetősen széles. A különböző vérnyomásszintű emberek hosszú távú megfigyelésének eredményei azt mutatták, hogy már a 115/75 Hgmm-es szinttől kezdve. Art., minden további vérnyomás-emelkedés 10 Hgmm-rel. Művészet. szív- és érrendszeri betegségek (elsősorban szívkoszorúér-betegség és stroke) kialakulásának fokozott kockázatával jár együtt. Az artériás hipertónia korszerű kezelési módszereinek előnyei azonban elsősorban azoknál a betegeknél igazolódtak, akiknek a vérnyomása meghaladta a 140/90 Hgmm-t. Művészet. Ez az oka annak, hogy megállapodtak abban, hogy ezt a küszöbértéket az artériás hipertónia azonosításának kritériumának tekintik.
Az emelkedett vérnyomást több tucat különböző krónikus betegség kísérheti, a magas vérnyomás csak egy, de a leggyakoribb: 10-ből körülbelül 9 eset. A magas vérnyomás diagnózisát azokban az esetekben állítják fel, amikor a vérnyomás stabilan emelkedik, de más, vérnyomás-emelkedéshez vezető betegséget nem észlelnek.
A magas vérnyomás olyan betegség, amelynek fő megnyilvánulása a vérnyomás stabil emelkedése. Kialakulásának valószínűségét növelő kockázati tényezőket nagy embercsoportok megfigyelései alapján állapították meg. Néhány ember genetikai hajlamán kívül ezek a kockázati tényezők a következők:
- elhízottság;
- tétlenség;
- asztali só, alkohol túlzott fogyasztása;
- krónikus stressz;
- dohányzó.
Általánosságban elmondható, hogy mindazok a jellemzők, amelyek az iparosodott országok modern városi életstílusát kísérik. Éppen ezért a magas vérnyomást életmódbeli betegségnek tekintik, és a célzott, jobb irányba történő változtatásokat mindig eseti alapon kell mérlegelni a magas vérnyomás kezelési program részeként.
Milyen egyéb betegségeket kísér a vérnyomás emelkedése? Ez számos vesebetegség (pyelonephritis, glomerulonephritis, policisztás betegség, diabéteszes nephropathia, veseartériák szűkülete, stb.), számos endokrin betegség (mellékvese daganatok, pajzsmirigy túlműködés, Cushing-kór és szindróma), obstruktív alvási apnoe szindróma és néhány más, ritkább betegség. Az olyan gyógyszerek, mint a glükokortikoszteroidok, a nem szteroid gyulladáscsökkentők és az orális fogamzásgátlók rendszeres használata szintén tartós vérnyomás-emelkedéshez vezethet. A fent felsorolt betegségek és állapotok úgynevezett másodlagos, vagy tüneti artériás hipertónia kialakulásához vezetnek. Az orvos akkor állít fel magas vérnyomás diagnózist, ha a beteggel folytatott beszélgetés, a kórelőzmény feltárása, kivizsgálása, valamint néhány, többnyire egyszerű laboratóriumi és műszeres kutatási módszer eredménye alapján valószínűtlennek tűnik a másodlagos artériás hipertónia diagnózisa.
Ha hasonló tüneteket észlel, forduljon orvosához. Ne öngyógyuljon - veszélyes az egészségére!
Az artériás hipertónia tünetei
Maga a magas vérnyomás sok ember számára nem nyilvánul meg szubjektív érzésekben. Ha a magas vérnyomást tünetek kísérik, ez magában foglalhatja a fej elnehezülését, fejfájást, szem előtti villogást, hányingert, szédülést, járás közbeni bizonytalanságot, valamint számos egyéb, a magas vérnyomásra nem specifikus tünetet. A fent felsorolt tünetek sokkal egyértelműbben nyilvánulnak meg hipertóniás krízis idején - a vérnyomás hirtelen jelentős emelkedése, ami az állapot és a jólét egyértelmű romlásához vezet.
Továbbra is lehetne sorolni a magas vérnyomás lehetséges tüneteit, vesszővel elválasztva, de ebben nincs különösebb előny. Miért? Először is, mindezek a tünetek nem specifikusak a magas vérnyomásra (vagyis előfordulhatnak külön-külön vagy különböző kombinációkban más betegségekben), másrészt az artériás hipertónia jelenlétének megállapításához a vérnyomás stabil növekedésének ténye fontos. Ez pedig nem a szubjektív tünetek felmérésével derül ki, hanem csak a vérnyomásmérésből, ráadásul többször is. Ez egyrészt azt jelenti, hogy „egy ülésben” kétszer-háromszor kell vérnyomást mérni (a mérések között rövid szünettel), és két-három mért érték számtani középértékét kell valódi vérnyomásnak venni. Másodszor, a vérnyomás-emelkedés stabilitását (a hipertónia krónikus betegségként való diagnosztizálásának kritériuma) különböző napokon végzett mérésekkel kell igazolni, lehetőleg legalább egy hetes időközönként.
Ha hipertóniás krízis alakul ki, akkor biztosan lesznek tünetek, egyébként nem hipertóniás krízisről van szó, hanem egyszerűen csak tünetmentes vérnyomás-emelkedésről. És ezek a tünetek lehetnek a fent felsoroltak vagy mások, súlyosabbak - a „Szövődmények” részben tárgyaljuk.
A tünetekkel járó (másodlagos) artériás hipertónia más betegségek részeként alakul ki, ezért ezek megnyilvánulása a magas vérnyomás (ha van ilyen) tényleges tünetei mellett az alapbetegségtől is függ. Például hiperaldoszteronizmus esetén ez lehet izomgyengeség, görcsök, sőt átmeneti (órákig vagy napokig tartó) bénulások a lábak, a karok és a nyak izmában. Obstruktív alvási apnoe szindróma esetén - horkolás, alvási apnoe, nappali álmosság.
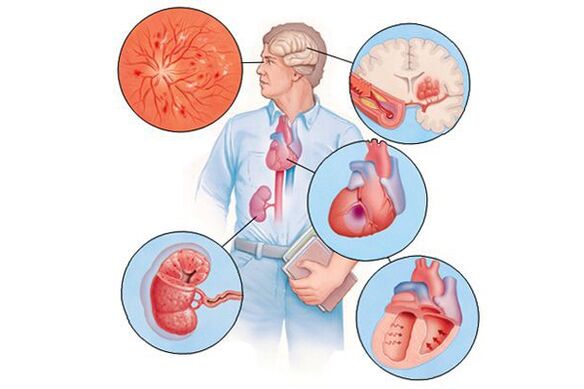
Ha a magas vérnyomás idővel – általában sok éven át – különböző szervek károsodásához vezet (ebben az összefüggésben ezeket „célszerveknek” nevezik), akkor ez a memória és az intelligencia csökkenése, szélütés vagy átmeneti cerebrovaszkuláris baleset, a szív falainak vastagságának növekedése, az atheroscleroticus plakkok felgyorsult fejlődése, a szívizom plakkok és egyéb erek szív- és egyéb ereiben jelentkezhet. a vesékben a vérszűrés sebességének csökkenése stb. Ennek megfelelően a klinikai megnyilvánulásokat ezek a szövődmények okozzák, nem pedig a vérnyomás emelkedése.
Az artériás hipertónia patogenezise
Magas vérnyomásban az értónus szabályozási zavara és a vérnyomás emelkedése a fő tartalma ennek a betegségnek, mondhatni „kvintesszenciájának”. Az olyan tényezők, mint a genetikai hajlam, az elhízás, az inaktivitás, a konyhasó túlzott fogyasztása, az alkohol, a krónikus stressz, a dohányzás és számos egyéb, elsősorban az életmóddal összefüggő tényezők, idővel az endotélium működésének megzavarásához vezetnek - az artériás erek egy sejtréteg vastagságú belső rétege, amely aktívan részt vesz a tónus és így az erek lumenének szabályozásában. A mikrovaszkuláris erek tónusát, és így a helyi véráramlás térfogatát a szervekben és szövetekben autonóm módon az endotélium szabályozza, nem pedig közvetlenül a központi idegrendszer. Ez a helyi vérnyomásszabályozás rendszere. A vérnyomás szabályozásának azonban más szintjei is vannak - a központi idegrendszer, az endokrin rendszer és a vesék (amelyek szintén nagyrészt az egész szervezet szintjén a hormonális szabályozásban való részvételüknek köszönhetően realizálják szabályozó szerepüket). Ezen összetett szabályozási mechanizmusok megsértése általában az egész rendszer azon képességének csökkenéséhez vezet, hogy finoman alkalmazkodjon a szervek és szövetek folyamatosan változó vérellátási szükségleteihez.
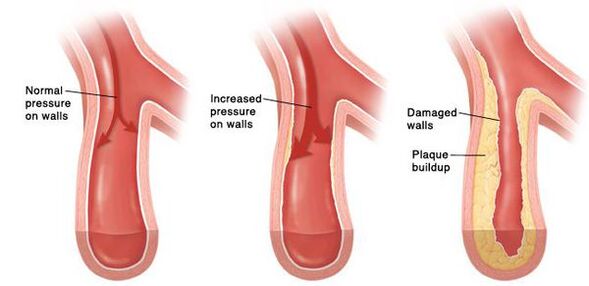
Idővel a kis artériák tartós görcse alakul ki, és ezt követően falaik annyira megváltoznak, hogy már nem tudnak visszatérni eredeti állapotukba. A nagyobb erekben a folyamatosan emelkedett vérnyomás miatt felgyorsult ütemben alakul ki az érelmeszesedés. A szív falai megvastagodnak, szívizom hipertrófia alakul ki, majd a bal pitvar és a bal kamra üregeinek kitágulása. A megnövekedett nyomás károsítja a glomerulusokat, számuk csökken, és ennek következtében csökken a vesék vérszűrő képessége. Az agyban az azt ellátó erek változásai miatt negatív változások is előfordulnak - kis vérzési gócok jelennek meg, valamint az agysejtek elhalása (elhalása) kis területei. Amikor egy atheroscleroticus plakk felszakad egy kellően nagy érben, trombózis lép fel, az ér lumenje elzáródik, és ez stroke-hoz vezet.
Az artériás hipertónia osztályozása és fejlődési szakaszai
A hipertónia a megemelkedett vérnyomás nagyságától függően három fokozatra oszlik. Ráadásul a szív- és érrendszeri megbetegedések kockázatának „év-évtizedes” léptékű növekedését is figyelembe véve, már 115/75 Hgmm feletti vérnyomásszintről indulva. Art., a vérnyomásszintnek több fokozata is létezik.
Ha a szisztolés és a diasztolés vérnyomás értékei különböző kategóriákba tartoznak, akkor az artériás magas vérnyomás mértékét a két érték közül a legmagasabb értékkel értékelik, és nem számít - szisztolés vagy diasztolés. A magas vérnyomás diagnosztizálása során a vérnyomás emelkedésének mértékét különböző napokon végzett ismételt mérések határozzák meg.
Egyes országokban továbbra is megkülönböztetik a magas vérnyomás stádiumait, míg az artériás hipertónia diagnosztizálására és kezelésére vonatkozó európai irányelvek nem említenek stádiumokat. A szakaszok azonosításának célja, hogy tükrözze a hypertonia lefolyásának szakaszosságát annak kezdetétől a szövődmények megjelenéséig.
Három szakasz van:
- I. szakasz azt jelenti, hogy még mindig nincs nyilvánvaló károsodás azon szervekben, amelyeket ez a betegség leggyakrabban érint: nincs megnagyobbodás (hipertrófia) a szív bal kamrájában, nincs jelentős csökkenés a vesékben a szűrési sebességben, amelyet a vér kreatinin szintjének figyelembevételével határoznak meg, albumin fehérje nem mutatható ki a vizeletben, arteriotikus klerotikus falak megvastagodása plakkok bennük nem észlelhető, stb A belső szervek ilyen károsodása általában tünetmentes.
- Ha a felsorolt jelek közül legalább egy van, végezzen diagnózist szakasz II magas vérnyomás.
- Végül kb szakasz III Magas vérnyomásról akkor beszélünk, ha legalább egy szív- és érrendszeri megbetegedés áll fenn atherosclerosishoz kapcsolódó klinikai tünetekkel (miokardiális infarktus, szélütés, angina pectoris, az alsó végtagok artériáinak atheroscleroticus elváltozása), vagy például súlyos vesekárosodás, amely a szűrés kifejezett csökkenésében és/vagy a vizeletben lévő jelentős fehérjeveszteségben nyilvánul meg.
Ezek a szakaszok természetesen nem mindig helyettesítik egymást: például egy személy szívinfarktuson esett át, és néhány év múlva vérnyomás-emelkedés következett be - kiderül, hogy egy ilyen beteg azonnal III. A staging célja elsősorban a betegek kardiovaszkuláris szövődményeinek kockázata szerinti rangsorolása. A kezelési intézkedések is ettől függenek: minél nagyobb a kockázat, annál intenzívebb a kezelés. A diagnózis felállításakor a kockázatot négy fokozatban értékelik. Ugyanakkor a 4. fokozat felel meg a legnagyobb kockázatnak.
Az artériás hipertónia szövődményei
A magas vérnyomás kezelésének célja nem a magas vérnyomás „levezetése”, hanem a szív- és érrendszeri és egyéb szövődmények kockázatának hosszú távú maximális csökkentése, hiszen ez a kockázat – ismételten, ha „év-tizedes” skálán értékeljük – minden további 10 Hgmm-rel növekszik. Művészet. már 115/75 Hgmm vérnyomásszinttől. Művészet. Ez olyan szövődményekre vonatkozik, mint a stroke, a szívkoszorúér-betegség, az érrendszeri demencia (demencia), a krónikus vese- és krónikus szívelégtelenség, az alsó végtagok érrendszeri érelváltozásai.
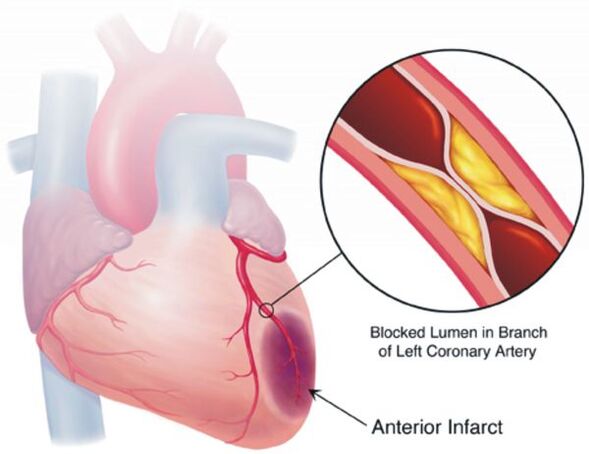
A hipertóniás betegek többsége egyelőre semmitől sem aggódik, így nincs túl sok motivációjuk a kezelésre, rendszeresen szednek egy bizonyos minimális gyógyszert, és életmódjukat egészségesebbre változtatják. A magas vérnyomás kezelésében azonban nincsenek olyan egyszeri intézkedések, amelyek lehetővé tennék, hogy örökre elfelejtse ezt a betegséget anélkül, hogy bármit is tenne a kezelésére.
Az artériás hipertónia diagnózisa
Az artériás hipertónia diagnosztizálásával általában minden nagyon egyszerű: ehhez csak ismételten 140/90 Hgmm-es vérnyomásra van szükség. Művészet. és magasabb. De a magas vérnyomás és az artériás magas vérnyomás nem ugyanaz: amint már említettük, a vérnyomás emelkedése számos betegségben megnyilvánulhat, és a magas vérnyomás ezek közül csak az egyik, bár a leggyakoribb. A diagnózis felállításakor az orvosnak egyrészt meg kell győződnie arról, hogy a vérnyomás emelkedése stabil, másrészt fel kell mérnie annak valószínűségét, hogy a vérnyomás emelkedése a tüneti (másodlagos) artériás hipertónia megnyilvánulása.
Ehhez a diagnosztikai keresés első szakaszában az orvos megtudja, hogy hány éves korban kezdett először emelkedni a vérnyomás, vannak-e olyan tünetek, mint pl.például horkolás alvás közbeni légzésszünetekkel, izomgyengeség rohamai, szokatlan szennyeződések a vizeletben, hirtelen szívverés, izzadás és fejfájás stb. Számos rutin (szinte minden magas vérnyomásban szenvedő betegnél elvégzett) diagnosztikai teszt, valamint az orvossal folytatott beszélgetés során szerzett információk segítenek felmérni a másodlagos hipertónia bizonyos formáinak valószínűségét: teljes vizeletvizsgálat, a kreatinin és a glükóz, valamint néha a kálium és más elektrolitok vérkoncentrációjának meghatározása. Általánosságban elmondható, hogy az artériás hipertónia másodlagos formáinak alacsony prevalenciáját (az összes eset kb. 10%-át) figyelembe véve ezeknek a betegségeknek, mint a magas vérnyomás lehetséges okainak további felkutatása alapos indokokkal jár. Ezért, ha a diagnosztikai keresés első szakaszában nem találunk jelentős adatot az artériás hipertónia másodlagos jellegére vonatkozóan, akkor a jövőben a magas vérnyomás miatt emelkedett vérnyomásról lehet szó. Ez az ítélet időnként felülvizsgálható, amint új adatok válnak elérhetővé a betegről.
A vérnyomás-emelkedés esetleges másodlagos jellegére vonatkozó adatok keresése mellett az orvos meghatározza a szív- és érrendszeri betegségek kockázati tényezőinek jelenlétét (ez szükséges a prognózis megítéléséhez és a belső szervek károsodásának célzottabb felkutatásához), valamint esetleg a szív- és érrendszer már meglévő megbetegedéseihez vagy azok tünetmentes károsodásához - ez befolyásolja a hipertónia prognózisát, a terápiás intézkedések stádiumának megválasztását. Ebből a célból a pácienssel való beszélgetésen és a vizsgálaton kívül számos diagnosztikai vizsgálatot végeznek (például elektrokardiográfia, echokardiográfia, nyaki erek ultrahangvizsgálata, és szükség esetén néhány egyéb vizsgálat, amelyek jellegét a betegről már megszerzett orvosi adatok határozzák meg).
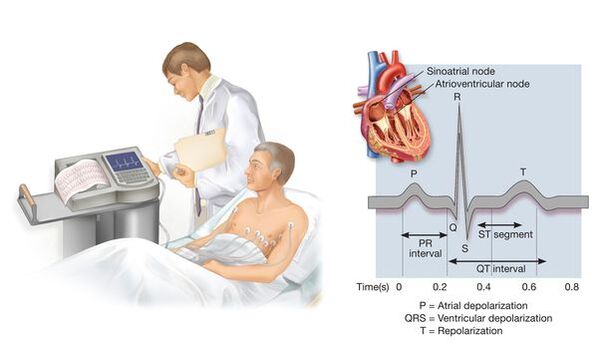
A speciális kompakt eszközökkel végzett napi vérnyomásmérés lehetővé teszi a vérnyomás változásainak felmérését a páciens szokásos életmódja során. Ez a vizsgálat nem minden esetben szükséges - főként, ha az orvosi rendelésen mért vérnyomás jelentősen eltér az otthon mérttől, ha szükséges az éjszakai vérnyomás értékelése, hipotenzió gyanúja, esetenként a kezelés hatékonyságának felmérése.
Így a magas vérnyomású beteg vizsgálatakor bizonyos diagnosztikai módszereket minden esetben alkalmaznak; más módszerek alkalmazása a betegről már beszerzett adatoktól függően szelektívebb, hogy ellenőrizze azokat a feltételezéseket, amelyeket az orvos az előzetes vizsgálat során fogalmazott meg.
Az artériás magas vérnyomás kezelése
A magas vérnyomás kezelését célzó nem gyógyszeres intézkedésekkel kapcsolatban a legmeggyőzőbb bizonyítékok a sóbevitel csökkentésének, a testtömeg-csökkentésnek és ezen a szinten tartásnak, a rendszeres fizikai edzésnek (erőfeszítésnek), a mértékletes alkoholfogyasztásnak, valamint az étrendben a zöldség- és gyümölcstartalom növelésének pozitív szerepére halmozódtak fel. Csak ezek az intézkedések hatékonyak az egészségtelen életmód hosszú távú változásainak részeként, amelyek a magas vérnyomás kialakulásához vezettek. Például a testtömeg 5 kg-os csökkenése a vérnyomás átlagosan 4,4/3,6 Hgmm-es csökkenéséhez vezetett. Művészet. - kevésnek tűnik, de a fent felsorolt egyéb, életmódjavító intézkedésekkel kombinálva a hatás igen jelentős lehet.
Szinte minden magas vérnyomásban szenvedő betegnél indokolt az életmód javítása, de a legtöbb esetben gyógyszeres kezelés indokolt, bár nem mindig. 2 és 3 fokos vérnyomás-emelkedésben, valamint bármilyen fokú magas vérnyomásban szenvedő betegeknél, akiknél magas a számított kardiovaszkuláris kockázat, a gyógyszeres kezelés kötelező (hosszú távú).előnyeit számos klinikai vizsgálat igazolta), akkor az alacsony és mérsékelt kardiovaszkuláris kockázattal járó 1. fokú hipertóniában az ilyen kezelés előnyeit nagy klinikai vizsgálatok nem igazolták meggyőzően. Ilyen helyzetekben a gyógyszeres terápia lehetséges előnyeit egyénileg értékelik, figyelembe véve a páciens preferenciáit. Ha az ilyen betegeknél az életmód javulása ellenére a vérnyomás emelkedése több hónapig fennáll az ismételt orvosi látogatások során, újra kell értékelni a gyógyszerhasználat szükségességét. Ráadásul a kiszámított kockázat nagysága gyakran függ a páciens vizsgálatának teljességétől, és lényegesen nagyobbnak bizonyulhat, mint azt eredetileg gondolták. A magas vérnyomás kezelésének szinte minden esetben a vérnyomás 140/90 Hgmm alatti stabilizálására törekszenek. Művészet. Ez nem jelenti azt, hogy a mérések 100%-ában ezen értékek alatt lesz, de minél ritkábban lépi túl a vérnyomás normál körülmények között mérve (lásd a „Diagnosztika” részben) ezt a küszöböt, annál jobb. Ennek a kezelésnek köszönhetően jelentősen csökken a szív- és érrendszeri szövődmények kockázata, és a hipertóniás krízisek, ha előfordulnak, sokkal ritkábban fordulnak elő, mint kezelés nélkül. A modern gyógyszereknek köszönhetően azok a negatív folyamatok, amelyek magas vérnyomásban idővel elkerülhetetlenül és látensen tönkreteszik a belső szerveket (elsősorban a szívet, az agyat és a veséket), ezek a folyamatok lelassulnak vagy leállnak, sőt esetenként vissza is fordíthatók.
A magas vérnyomás kezelésére szolgáló gyógyszerek közül a fő 5 gyógyszercsoport:
- vízhajtók (diuretikumok);
- kalcium antagonisták;
- angiotenzin-konvertáló enzim inhibitorok (a nevek -adj végződéssel);
- angiotenzin II receptor antagonisták (a nevek -sartan végződéssel);
- béta-blokkolók.
Az utóbbi időben különösen hangsúlyossá vált az első négy gyógyszercsoport szerepe a magas vérnyomás kezelésében. Béta-blokkolókat is alkalmaznak, de főleg akkor, ha alkalmazásukat kísérő betegségek megkívánják – ezekben az esetekben a béta-blokkolók kettős célt szolgálnak.
Manapság előnyben részesítik a gyógyszerek kombinációit, mivel ezek bármelyikével történő kezelés ritkán vezet a kívánt vérnyomás eléréséig. Vannak olyan rögzített gyógyszerkombinációk is, amelyek kényelmesebbé teszik a kezelést, mivel a beteg csak egy tablettát vesz be kettő vagy akár három helyett. Az adott beteg számára szükséges gyógyszercsoportok kiválasztását, valamint azok dózisát és beadási gyakoriságát az orvos végzi el, figyelembe véve a páciensre vonatkozó olyan adatokat, mint a vérnyomásszint, a kísérő betegségek stb.
A modern gyógyszerek sokrétű pozitív hatásainak köszönhetően a magas vérnyomás kezelése nemcsak a vérnyomás csökkentését foglalja magában, hanem a belső szervek védelmét is a magas vérnyomást kísérő folyamatok negatív hatásaitól. Ezen túlmenően, mivel a kezelés fő célja a szövődmények kockázatának minimalizálása és a várható élettartam növelése, szükséges lehet a vér koleszterinszintjének korrekciója, olyan gyógyszerek szedése, amelyek csökkentik a vérrögök kialakulásának kockázatát (ami szívinfarktushoz vagy stroke-hoz vezet) stb. A dohányzás abbahagyása, bármilyen triviálisan hangzik is, jelentősen csökkenti a stroke, a hiperfarktus és a szívizom növekedésének lelassulásával járó kockázatokat. ateroszklerotikus plakkok az erekben. Így a magas vérnyomás kezelése sokféleképpen magában foglalja a betegség kezelését, és a normál vérnyomás elérése csak egy ezek közül.
Előrejelzés. Megelőzés
Az átfogó prognózist nemcsak és nem annyira a magas vérnyomás ténye határozza meg, hanem a szív- és érrendszeri betegségek kockázati tényezőinek száma, súlyosságuk és a negatív hatás időtartama.
Ezek a kockázati tényezők a következők:
- dohányzás;
- megnövekedett koleszterinszint a vérben;
- magas vérnyomás;
- elhízottság;
- ülő életmód;
- életkor (a 40 év után minden évtizeddel nő a kockázat);
- férfi nem és mások.
Ebben az esetben nemcsak a rizikófaktoroknak való kitettség intenzitása a fontos (például napi 20 cigaretta elszívása kétségtelenül rosszabb, mint 5 cigaretta, bár mindkettő rosszabb prognózissal jár), hanem az expozíció időtartama is. Azoknál az embereknél, akiknek a magas vérnyomáson kívül még nem állnak fenn nyilvánvaló szív- és érrendszeri megbetegedései, speciális elektronikus számológépekkel értékelhető a prognózis, amelyek közül az egyik figyelembe veszi a nemet, az életkort, a vér koleszterinszintjét, a vérnyomást és a dohányzást. A SCORE elektronikus számológép alkalmas a szív- és érrendszeri megbetegedések miatti halálozás kockázatának becslésére a kockázatértékeléstől számított 10 évben. Ugyanakkor a legtöbb esetben kapott, abszolút számokban alacsony kockázat félrevezető benyomást kelthet, mert A kalkulátor lehetővé teszi a szív- és érrendszeri halálozás kockázatának kiszámítását. A nem halálos kimenetelű szövődmények (szívinfarktus, stroke, angina pectoris stb.) kockázata többszöröse. A cukorbetegség jelenléte a számológéppel kiszámítotthoz képest növeli a kockázatot: férfiaknál 3-szor, nőknél pedig akár 5-ször is.
A hipertónia megelőzésével kapcsolatban elmondható, hogy mivel ismertek a kialakulásának kockázati tényezői (inaktivitás, túlsúly, krónikus stressz, rendszeres alváshiány, alkoholfogyasztás, fokozott konyhasó fogyasztás és egyebek), ezért minden életmódbeli változtatás, amely csökkenti ezen tényezők hatását, csökkenti a magas vérnyomás kialakulásának kockázatát is. Ezt a kockázatot azonban aligha lehet teljesen nullára csökkenteni – vannak olyan tényezők, amelyek egyáltalán nem, vagy csak alig függenek tőlünk: genetikai jellemzők, nem, életkor, társadalmi környezet és néhány más. A probléma az, hogy az emberek főleg akkor kezdenek el gondolkodni a magas vérnyomás megelőzésében, amikor már nem egészségesek, és a vérnyomás már ilyen vagy olyan mértékben megemelkedett. És ez nem annyira a megelőzés, mint inkább a kezelés kérdése.

















